Что вызывает болезнь Альцгеймера? Ученые нашли ответ.
Начинается всё незаметно. Потерянный телефон. Забытое слово. Пропущенная встреча. К тому времени, когда человек заходит в кабинет врача, обеспокоенный непонятной забывчивостью или снижением когнитивных способностей, изменения в мозге уже проделали долгий путь — изменения, которые мы всё еще не способны остановить или обратить вспять. У болезни Альцгеймера, самой распространенной формы деменции, нет лечения.
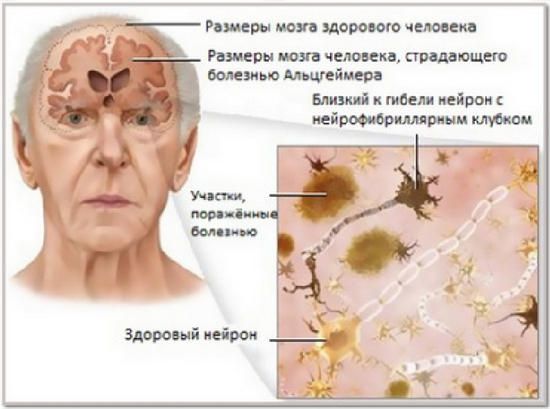
«Мало что можно сделать. Эффективных методов терапии нет. Лекарств нет», — говорит Ридди Патира, специалист в области поведенческой неврологии из штата Пенсильвания, исследующая нейродегенеративные заболевания.
А ведь всё должно было быть совсем иначе.
Три десятилетия назад ученые думали, что раскрыли тайну возникновения болезни Альцгеймера. Речь о гипотезе «амилоидного каскада». Она гласит, что белок под названием бета-амилоид образует липкие токсичные бляшки между нейронами, разрушая их и запуская цепочку процессов, которые приводят к медленной смерти мозга.
По словам Скотта Смолла, руководителя Центра исследований болезни Альцгеймера в Колумбийском университете, гипотеза амилоидного каскада была простой и «заманчиво убедительной». Нацеливая лекарство на амилоидные бляшки, ученые надеялись остановить или предотвратить прогрессирование заболевания.
Для проверки данного предположения потребовались десятки лет и миллиарды долларов. Однако ни одно из клинических испытаний множества лекарственных соединений не продемонстрировало существенного изменения состояния пациентов.
Всё изменилось, когда в сентябре 2022 года фармацевтические гиганты Biogen и Eisai объявили, что среди участников третьей фазы клинических испытаний, принимавших антиамилоидный препарат леканемаб, зафиксировано снижение когнитивных нарушений на 27% по сравнению с контрольной группой. В ноябре на презентации в Сан-Франциско компании представили данные по испытаниям взволнованной публике. С ними можно ознакомиться в научном журнале New England Journal of Medicine.
«Поскольку Альцгеймер прогрессирует в течение 25 лет, есть надежда, что своевременно назначенный леканемаб замедлит этот процесс», — рассказывает Пол Эйзен, преподающий неврологию в Медицинской школе имени Кека при Университете Южной Калифорнии. Продление легких стадий протекания болезни позволит пациентам дольше вести самостоятельную жизнь и управлять делами до помещения в стационар. «Как по мне, это очень важно», — добавляет Эйзен.
Другие ученые не слишком верят в эффективность препарата. «Всё это мы уже видели раньше», — комментирует Патира.
«Клинической разницы, возможно, и нет», — признается Эрик Ларсон, доктор медицинских наук из Вашингтонского университета. По шкале, которую компании используют для оценки эффективности препарата — составляемой на основе опросов пациентов и сиделок о состоянии памяти больных, их суждениях и прочих когнитивных функциях — результаты леканемаба были статистически значимыми, но скромными. А статистическая значимость, означающая, что результаты, скорее всего, не были случайными, не всегда равноценна клинической, отмечает Ларсон. Изменение в скорости ухудшения состояния подопечных, к примеру, может быть незаметно для лиц, осуществляющих уход.
Более того, сообщения об отечности мозга у некоторых участников и два случая смерти — компании отрицают, что это связано с препаратом — заставляют усомниться в безопасности леканемаба. Однако исследователи болезни Альцгеймера уже давно привыкли к разочарованиям, поэтому даже заявление компании Roche, что второй долгожданный препарат, гантенерумаб, не прошел третью фазу клинических испытаний, не убавило воодушевления от последних новостей.
Значит ли это, что гипотеза амилоидного каскада верна?
Не обязательно. Тем не менее, это утверждает некоторых ученых в мысли, что поражение препаратом большего количества белков амилоида может привести к выраженному терапевтическому эффекту. «Я в восторге», — признается Руди Танзи, исследователь из Массачусетской больницы. Леканемаб не решает всех проблем, соглашается Танзи, но доказывает, что ученые на верном пути и в будущем смогут создать лекарства с большей эффективностью или увеличить ее при раннем применении.
Многие исследователи, однако, настроены скептически. С их точки зрения, незначительный эффект или его отсутствие в этих и более ранних испытаниях говорит о том, что амилоидные бляшки не являются причиной болезни Альцгеймера. Амилоид — это «скорее дым, а не огонь… который продолжает бушевать внутри нейронов», — подытоживает Смолл.
Часть 1. Жизнеспoсобна, но недостаточна
Посредственный эффект леканемаба не удивил и не впечатлил Ральфа Никсона, руководителя исследований в Центре изучения деменции Института психиатрических исследований имени Натана Кляйна в Нью-Йорке. «Если так планировалось доказать верность гипотезы, то была выбрана самая низкая планка, которая только приходит на ум», — замечает ученый.

Исследователь Ральф Никсон указывает на аномальный сгусток среди тканей мозга пациента с болезнью Альцгеймера, который видно на микроскопическом снимке, сделанном в 1990-х годах. Карен Диас для Quanta Magazine
Никсон находится в гуще исследований болезни Альцгеймера с самых первых дней существования гипотезы амилоидного каскада. Но он также руководил разработкой альтернативного взгляда на причины развития деменции — одного из многих, что игнорировались в пользу амилоидного объяснения, несмотря — по мнению многих ученых — на отсутствие значимых результатов.
Ряд последних открытий дал понять, что причиной Альцгеймера могут быть и другие не менее важные механизмы. По словам Дональда Уивера, одного из управляющих Института мозга имени Крембиля в Торонто, назвать амилоидную гипотезу нежизнеспособной, было бы преувеличением, но «она не является достаточной».
Новые версии происхождения болезни гораздо сложнее амилоидной и еще только формируются. Пока неясно, как они могут сказаться на врачебной практике. Однако, учитывая, что ученые устремили свой взгляд на фундаментальные механизмы, обуславливающие жизнь клеток, это может однажды в корне изменить подход к широкому спектру медицинских проблем, в том числе к старению.
Многие исследователи, включая тех, кто до сих пор придерживается гипотезы амилоидного каскада, согласны, что происходящее в глубинах мозга гораздо запутаннее, чем казалось еще недавно. Но если прежде альтернативные идеи замалчивались и заметались под ковер, то теперь на них стали обращать внимание.
На стене кабинета Никсона висят микроскопические фотографии в рамке — снимки мозга пациента с болезнью Альцгеймера, сделанные в лаборатории ученого почти 30 лет назад. Никсон указывает на большое фиолетовое пятно на фотографиях.
«Некоторые из новых данных мы уже видели прежде… еще в 1990-х годах», — говорит он. Но тогда одержимость гипотезой амилоидного каскада помешала Никсону и его коллегам распознать в этих пятнах то, чем они являлись на самом деле. Даже если бы они смогли сделать это, научное сообщество не было готово. «Нам бы тогда указали на дверь, — говорит ученый. — И всё же я дожил до тех времен, когда люди верят моим словам».
Часть 2. Подозрительные бляшки
Исследователи болезни Альцгеймера, как правило, эмоционально вовлечены в работу не только в силу ее значения для общества, но и так как зачастую это касается самого личного. Именно так обстоит дело с Кайлом Травальини, изучающим болезнь Альцгеймера в Алленовском институте исследований мозга в Сиэтле.
Жарким августовским днем 2011 года, когда Травальини только поступил в Калифорнийский университет в Лос-Анджелесе, он пригласил бабушку и дедушку в гости. В детстве они с бабушкой часто гуляли в Японском саду дружбы в Сан-Диего, так что казалось правильным вместе теперь совершить обзорную прогулку по кампусу.

К тому времени, как Кайл Травальини окончил Калифорнийский университет в 2015 году, его бабушке диагностировали болезнь Альцгеймера в поздней стадии. Фото предоставлено Кайлом Травальини
Компания прогуливалась в тени огромных сосен университета по его просторной территории, рассматривая красивые кирпичные здания в романском стиле с черепичной крышей. Улыбающиеся бабушка с дедушкой расспрашивали внука обо всем, что видели по пути. «А это что за здание?» — спросила бабушка.
Затем она прошла еще раз мимо того же места и спросила опять. И опять.
«Тогда я впервые начал замечать… что-то явно не так», — рассказывает Травальини. В течение многих лет его бабушка списывала свою забывчивость на усталость. «Думаю, она не хотела, чтобы мы заметили проблему, — говорит ученый. — И потому находила различные отговорки». В конце концов бабушке диагностировали болезнь Альцгеймера, как когда-то и ее собственной матери, а также миллионам других людей по всему миру.
Дедушка поначалу отказывался признавать диагноз жены. По словам Патиры, это частая реакция супругов пациентов. Но отрицание перешло в бессильную злость, когда стало понятно, что ничего нельзя сделать.
Пожилой возраст не всегда приносит с собой болезнь Альцгеймера, но он входит в число наибольших факторов риска. И по мере увеличения средней продолжительности жизни болезнь Альцгеймера будет оставаться серьезной проблемой для здравоохранения и одним из ключевых камней преткновения современной медицины.
Болезнь начинается с ухудшения памяти и снижения когнитивных способностей, но через какое-то время она уже влияет на поведение, речь, координацию и даже подвижность человека. Поскольку эксперименты на живом человеческом мозге практически невозможны, ученым зачастую приходится полагаться на модель болезни у грызунов, которая не всегда применима к человеку. Более того, пациенты с Альцгеймером часто страдают при этом иными формами деменции, из-за чего понять, что именно происходит в мозге, еще сложнее.
Хотя до сих пор неизвестно, что вызывает болезнь Альцгеймера, сегодня мы всё же знаем о ней гораздо больше, чем в 1898 году, когда Эмиль Редлих, врач Второй психиатрической больницы Венского университета, впервые использовал слово «бляшки» для описания того, что он увидел в мозге двух пациентов с диагнозом «сенильная деменция» (известная также как «старческая» — форма приобретенного слабоумия, признаки которой отмечаются в среднем после 70 лет — прим. Newочём). В 1907 году немецкий психиатр Алоис Альцгеймер описал наличие бляшек, сгустков и атрофированных участков, визуализированных с помощью метода окрашивания серебром, в мозге Августы Детер — женщины, умершей в возрасте 55 лет от «пресенильной деменции» (симптомы пресенильной деменции, то есть деменции предстарческого возраста, дебютируют, как правило, в возрасте от 40 до 60 лет — прим. Newочём). В том же году чешский психиатр Оскар Фишер описал 12 случаев бляшек, которые он назвал «друзами» — от немецкого слова, обозначающего полость в камне с внутренним слоем, выложенным кристаллами.

Слева направо: Алоис Альцгеймер; сделанный Альцгеймером снимок, на котором изображены бляшки, образующиеся в мозге пациентов с деменцией; Оскар Фишер. Слева направо: Science Source; перепечатано из Current Biology, 6/21, Ralf Dahm, Alzheimer’s discovery, 5, Copyright (2006), с разрешения Elsevier; предоставлено Filip em
К 1912 году Фишер зафиксировал случаи бляшек у десятка пациентов и чрезвычайно подробно описал каждый из них. Тем не менее, Эмиль Крепелин, основатель современной психиатрии, распорядился назвать заболевание в честь своего младшего коллеги по Психиатрической клинике Мюнхена — «болезнью Альцгеймера». Фишер и его вклад в науку были забыты на десятилетия после того, как в 1941 году ученый был арестован гестапо и отправлен в концентрационный лагерь, где скончался спустя год.
В течение следующих десятилетий знаний о болезни становилось всё больше, но она оставалась узкой областью интересов. Ларсон вспоминает, что, когда он учился в медицинском в 1970-х годах, исследователи продолжали игнорировать как болезнь Альцгеймера, так и процессы старения в целом. Считалось, что с возрастом человек естественным образом теряет способность запоминать информацию.
Практиковавшееся в то время «лечение» подобных состояний старости ужасает. «Людей привязывали к стульям и пичкали лекарствами, от которых им становилось только хуже, — рассказывает Ларсон. — Все были уверены, что слабоумие — просто следствие старости».
Однако всё изменилось в 1980-х годах, когда в ряде работ было сделано чрезвычайно важное открытие: мозг пожилых пациентов с деменцией и мозг молодых пациентов с пресенильной деменцией выглядят одинаково. Врачи и ученые поняли, что приобретенное слабоумие, вероятно, не просто признак преклонного возраста, а самостоятельное и потенциально излечимое заболевание. Тогда-то на болезнь Альцгеймера и обратили внимание. «И вот уже как несколько десятков лет от желающих попасть в это поле исследований нет отбоя», — подводит итог Ларсон.
Поначалу было много смутных, не поддающихся проверке теорий относительно причин развития заболевания — начиная с вирусов и воздействия на организм алюминия и заканчивая токсинами из окружающей среды и туманной концепцией под названием «ускоренное старение». Переломный момент наступил в 1984 году, когда Джордж Гленнер и Кейн Вонг из Калифорнийского университета в Сан-Диего обнаружили, что бляшки в мозге людей с синдромом Дауна (трисомией 21-й хромосомы) и бляшки в мозге больных Альцгеймером состоят из одного и того же белка — бета-амилоида. Раз образование амилоидных бляшек при синдроме Дауна обусловлено генетически, так, может, то же относится и к болезни Альцгеймера?
Откуда возникает бета-амилоид, оставалось непонятно. Возможно, он выделяется самими нейронами, или же поступает из других частей тела и проникает в мозг через кровь. Как бы то ни было, у исследователей внезапно появился подозреваемый в процессе нейродегенерации.
Статья Гленнера и Вонга привлекла внимание к амилоидной гипотезе. Но для того чтобы всколыхнуть научное сообщество, потребовалось фундаментальное генетическое открытие, сделанное сотрудниками лаборатории Джона Харди в Медицинской школе при больнице Святой Марии в Лондоне.
Часть 3. Проклятие «Семьи 23»
Однажды вечером в 1987 году Харди перебирал стопку писем у себя на столе. Ученый искал связь генетических мутаций с болезнью Альцгеймера, поэтому он и его команда разместили объявление в Вестнике общества Альцгеймера, обращаясь за помощью к семьям, где болезнь была обнаружена более чем у одного человека. В ответ пришли письма. Харди начал читать с верха стопки, но первое полученное исследователями письмо — то, которое изменило всё, — ждало в самом низу.
«Я думаю, моя семья могла бы вам помочь», — говорилось в письме Кэрол Дженнингс, школьной учительницы из города Ноттингем. У ее отца и нескольких из его братьев и сестер в возрасте около 50 лет была диагностирована болезнь Альцгеймера. Ученые отправили медсестру взять образцы крови у Дженнингс и ее родственников. Харди в своей работе назвал их «Семья 23» (письмо учительницы было 23-м, которое он прочитал). В течение следующих нескольких лет исследователи секвенировали гены семьи в поисках общей мутации, которая бы стала «Розеттским камнем» для понимания причин развития заболевания.

Письмо, которое Кэрол Дженнингс написала в 1986 году исследователю Джону Харди (на фото слева), привело к поворотному открытию, что унаследованную ее семьей раннюю форму болезни Альцгеймера вызвала единственная мутация. Справа — фотография Кэрол Дженнингс, ее мужа Стюарта и их двоих детей, сделанная в 1992 году. Слева направо: Предоставлено UCL QS IoN Medical Illustration; Предоставлено BBC и Стюартом Дженнингсом; Ross Kinnaird/PA Images/Alamy Stock Photo
20 ноября 1990 года Харди и его команда стояли в кабинете своей лаборатории, слушая доклад их коллеги Мари-Кристин Шартье-Харлин по последним результатам проведенного ею генетического секвенирования. «Как только она обнаружила мутацию, мы поняли, к чему всё идет», — говорит Харди. У семьи Дженнингс была выявлена мутация в гене белка-предшественника амилоида (APP), который был открыт всего за пару лет до этого. APP — это молекула, которая расщепляется ферментами для образования бета-амилоида. Мутация же привела к избытку последнего.
В тот день Харди спешил домой со всех ног. Он вспоминает, как сказал жене, пока та кормила грудью ребенка: «Мы только что нашли нечто, что изменит нашу жизнь».
Пару месяцев спустя, где-то под Рождество, Харди с командой организовали конференцию в гериатрическом отделении больницы в Ноттингеме, где семья Дженнингс узнала о сделанном открытии. Одна из сестер Кэрол всё повторяла: «Слава богу, меня обошло». Но, проведя с ней время, Харди понял, что это не так — все в семье знали, что она тоже больна.
По словам Харди, Дженнингсы были верующей семьей, и свое участие в исследовании трактовали как провидение. Они были подавлены, но гордились внесенным вкладом — как и должны были, убежден Харди.
В феврале следующего года Харди с командой опубликовали результаты в журнале Nature, сообщив всему миру о мутации APP и ее значении. Форма болезни Альцгеймера Дженнингсов встречается редко и поражает всего около 600 семей во всем мире. Если один из родителей является носителем такой мутации, то дети унаследуют ее с вероятностью 50%, признаки чего в этом случае почти наверняка проявятся у них в возрасте до 65 лет.
Никто не знал, насколько схожи между собой наследственная болезнь Альцгеймера у Дженнингсов и гораздо более распространенная поздняя форма, которая обычно развивается после 65 лет. Тем не менее, открытие наводило на размышления.
В 1992 году Харди и его коллега Джеральд Хиггинс выпустили знаковую статью, где впервые был использован термин «гипотеза амилоидного каскада». Харди рассказывает: «Я думал, что работаю над простенькой публикацией, в которой, по сути, говорится, что если амилоид вызывает болезнь Альцгеймера в данном случае, то, возможно, он же и является ее причиной во всех остальных. Я напечатал материал, отправил его в Science, и они даже правки вносить не стали». Харди помыслить не мог, насколько популярной станет эта статья: на момент написания данного материала ее процитировали более 10 тысяч раз. Работа Харди и выпущенный немногим ранее обзор, опубликованный Деннисом Селкоу, исследователем из Гарвардской медицинской школы и Центра женского здоровья имени Бригама в Бостоне, стали основой для гипотезы амилоидного каскада.
Оглядываясь на то время, Харди вспоминает: «Мне тогда казалось, что антиамилоидная терапия станет этаким чудодейственным средством. Больше я так не думаю. Никто теперь так не думает».
Часть 4. Утечка ферментов
Исследователей привлекла красота и простота гипотезы амилоидного каскада, и вскоре их общей целью в лечении Альцгеймера стало устранение бляшек.
В начале 1990-х научное сообщество «зацементировалось в едином мнении», поясняет Никсон. Сам же он и несколько других ученых так уверены не были. Логичнее, на его взгляд, было бы предположить, что амилоид накапливается внутри нейронов и убивает их еще до секреции, а не после, когда образуются бляшки между клетками.

После того, как была предложена гипотеза амилоидного каскада, исследователи болезни Альцгеймера «зацементировались в едином мнении», поясняет Никсон. Карен Диас для Quanta Magazine
Никсон склонялся к другой теории Гарвардской медицинской школы. В те времена Гарвард располагал одним из первых в стране хранилищем образцов человеческого мозга. Когда умирал человек, завещавший свое тело науке, его мозг разрезали на тонкие пластинки и замораживали при температуре -80 градусов Цельсия для дальнейшего изучения. «Была проделана огромная работа», — вспоминает Никсон. Именно она сделала Гарвард главным центром исследований болезни Альцгеймера.
Как-то раз Никсон принялся изучать образец мозга, окрашенный антителами к определенным ферментам. При свете микроскопа он увидел, что антитела скапливаются на бляшках вне клеток мозга. И это было удивительно: ферменты, которые он изучал, должны находиться внутри органелл-лизосом. «Что указывало на атипичность лизосом, выделяющих эти ферменты», — поясняет Никсон.
Бельгийский биохимик Кристиан де Дюв, открывший лизосомы в 1955 году, называл их «суицидальными мешочками», поскольку они — центральный элемент жизненно важного процесса аутофагии («самопоедания» клетки). Лизосомы представляют собой мембранные пузырьки, везикулы, в которых содержится кислотная смесь из ферментов, способная растворять устаревшие частицы, органеллы и всё, в чем клетка больше не нуждается, включая потенциально опасные неправильно свернутые белки и патогены. Аутофагия особенно важна для нейронов, потому что они, в отличие от практически всех других клеток нашего тела, не способны делиться и воспроизводить сами себя. Нейроны должны быть в строю всю нашу жизнь.
Означало ли это, что ферменты выделяются находящимися рядом нейронами, не способными выполнять свою функцию? Означало ли это окончательную смерть нейронов? Так или иначе, открытие Никсона намекало, что бляшки — не просто продукт накопления амилоида в межнейронном пространстве. Проблема могла появиться в самих клетках мозга и еще до возникновения бляшек.
Но Селкоу и другие коллеги в Гарварде не разделили энтузиазм Никсона по поводу лизосом. Впрочем, они также воздержались от атак на его гипотезу и вели себя по-товарищески. Никсон даже был членом диссертационного совета у Руди Танзи, открывшего связанный с болезнью Альцгеймера APP ген и одного из главных сторонников гипотезы амилоидного каскада.
«Все они были мне друзьями, просто мы расходились во взглядах», — говорит Никсон. Он вспоминает, что коллеги поздравляли его с проделанной работой, но были снисходительны. В их тоне читалось что-то вроде «Мы лично не считаем, что это так же важно для Альцгеймера, как история с бета-амилоидом. И нас это, признаться, не интересует».
Часть 5. Безальтернативность
Никсон был не единственным ученым, кто искал альтернативу гипотезе амилоидного каскада. Некоторые из них полагали, что ответ кроется в нейрофибриллярных клубках — атипичных скоплениях тау-белка в нейронах, которые тоже являются маркерами болезни Альцгеймера и даже больше связаны с когнитивными симптомами, чем амилоидные бляшки. Еще одна группа ученых была уверена, что чрезмерная или неверно направленная активность иммунной системы может вызывать воспаление чувствительной нервной ткани и повреждать ее. Другие возлагали ответственность на дисфункцию холестеринового обмена или митохондрий, питающих нейроны.
Несмотря на достаточное количество теорий, гипотеза амилоидного каскада к концу 1990-х стала явным любимчиком биомедицинских организаций. Спонсоры и фармакологические компании вкладывали миллиарды долларов в разработку антиамилоидных препаратов и клинические испытания. С точки зрения финансирования, все остальные теории были задвинуты на второй план.
И необходимо уточнить, почему так произошло. Хотя в амилоидном объяснении оставались белые пятна — откуда появляется амилоид и как именно наступает смерть нейронов, — идея была потрясающе конкретной. Гипотеза точно указывала молекулу и ген, определяла стратегию: избавиться от бляшек, чтобы остановить болезнь. У всех, кто мечтал покончить с загадкой болезни Альцгеймера, появился план действий.
Другие теории, напротив, оставались довольно бесформенными (отчасти потому что им не уделялось столько внимания). Выбирая между антиамилоидными препаратами и поиском чего-то большего, но неопределенного, медицинское и фармакологическое сообщества сделали, казалось бы, очевидный выбор.
«Идеи словно участвовали в дарвиновской гонке на выживание, — поясняет Харди. — И амилоидная гипотеза одержала верх».
С 2002 по 2012 годы 48% разрабатываемых лекарств от болезни Альцгеймера и 65,6% клинических исследований сфокусировались на бета-амилоиде. И лишь 9% препаратов нацелились на тау-клубки как другую возможную причину Альцгеймера. Все остальные лекарства были призваны защитить нейроны от разрушения и смягчить последствия болезни уже после ее начала. У гипотезы амилоидного каскада практически не было альтернатив.
Вот если бы только антиамилоидные препараты были действенными…

Никсон и его коллега Филип Ставридес рассматривают микроскопические снимки мозга, пораженного болезнью Альцгеймера, в лаборатории Института психиатрических исследований Натана Клайна. Карен Диас для Quanta Magazine.
Часть 6. Крушение надежд
Скоро стали поступать неутешительные новости о результатах клинических испытаний и тестов амилоидной гипотезы. В 1999 году фармакологическая компания Elan создала вакцину, призванную научить иммунную систему атаковать бета-амилоид. Компании пришлось остановить исследования в 2002 году в связи со случаями воспаления головного мозга у некоторых пациентов.
В последующие годы еще несколько компаний протестировали действие синтетических антител к бета-амилоиду и выяснили, что они не произвели никакого эффекта на когнитивные функции пациентов с болезнью Альцгеймера. Другие испытания были нацелены на ферменты, способные расщепить бета-амилоид в APP-белке, а некоторые стремились избавиться от уже сформировавшихся в мозге бляшек. Всё безрезультатно.
К 2017 году 146 препаратов были признаны неэффективными. Одобрение получили лишь четыре лекарства, но и они были нацелены на симптомы заболевания, а не его причину. Результаты были настолько разочаровывающими, что в 2018 году компания Pfizer покинула поле исследований.
В 2021 году вышел обзор результатов 14 главных испытаний, подтвердивший, что сокращение амилоида вне клеток не улучшает когнитивные способности. Некоторые исследования, изучавшие взаимосвязь высокого уровня холестерина или воспалений в организме с болезнью Альцгеймера, также провалились. Впрочем, таких исследований было куда меньше, а значит и меньше было неудач.

Джессика Янг исследует нарушения эндосомно-лизосомного пути в клетках, которые могут служить причиной возникновения болезни Альцгеймера. На микрофотоснимке ее работы со стволовыми клетками пациентов с болезнью Альцгеймера, увеличенные эндосомы внутри нейронов обозначены зелеными точками. Сверху вниз: Университет Вашингтона, Эллисон Кнапп/ Young Lab
«Чувствовалась такая подавленность», — вспоминает Джессика Янг, доцент Университета Вашингтона. По мере того, как Янг изучала сперва биологию клетки, затем нейробиологию, и, наконец, становилась специалистом в области Альцгеймера, на ее глазах клинические испытания терпели неудачу одно за другим. «На молодых ученых, которые мечтали изменить мир, это действовало удручающе, — рассказывает она. — Что мы будем с этим делать? Ничего не работает».
Был, однако, и лучик надежды. В 2016 году раннее испытание препарата адуканумаб, разработанного компанией Biogen, показало сокращение амилоидных бляшек и замедление угасания когнитивных функций у пациентов с Альцгеймером. Об этом авторы исследования рассказали журналу Nature.
Однако в 2019 году Biogen свернула клинические испытания третьей фазы, заявив о неэффективности своего препарата. В следующем году компания вновь проанализировала данные исследования и, выявив, что на одной из фокусных групп, весьма небольшой, адуканумаб все-таки показал результат, запросила лицензию в Управлении по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA).
FDA одобрило адуканумаб в 2021 году, несмотря на возражения научных консультантов, утверждавших, что преимущества препарата слишком незначительны, чтобы перевесить риски. Решение ведомства разозлило даже ученых, поддерживающих гипотезу амилоидного каскада. Государственная программа Medicare, доступная в США лицам старше 65 лет, отказалась покрывать затраты на адуканумаб, поэтому препарат доступен, в основном, участникам клинических испытаний, либо пациентам, готовым заплатить за него самостоятельно. С момента начала массовых исследований по гипотезе амилоидного каскада прошло 30 лет, однако адуканумаб остается единственным одобренным препаратом, чье действие основано на данной гипотезе.
«Гипотеза может быть сколько угодно прекрасной, но, если ее терапевтическая польза равна нулю, она и гроша не стоит», — объясняет Никсон.
Часть 7. «Еще один эксперимент»
Разумеется, провал клинических испытаний не означает автоматически, что тестируемая теория неверна. В частности, многие сторонники гипотезы амилоидного каскада утверждают что опыты потерпели неудачу только потому, что участники испытаний стали получать препарат слишком поздно.
Слабость этого аргумента в том, что точных причин возникновения Альцгеймера не знает никто, а значит, невозможно определить, когда именно нужно начинать лечение. В группе риска можно оказаться и в 50, и в 15. А если факторы риска возникли у молодого человека, можно ли быть уверенными в том, что спустя десятилетия у него разовьется Альцгеймер? И насколько полезным будет лечение, если начать его столь рано?
«Гипотеза амилоидного каскада эволюционировала настолько, что каждый раз, когда очередное открытие оспаривает тот или иной ее аспект, она превращается в новую», — поясняет Никсон. Но главная предпосылка, что исток патологий — межнейронные бляшки, остается прежней.
Для Смолла, работающего над альтернативными теориями, сторонники гипотезы амилоидного каскада, которые всё так же истово ждут положительных результатов, превратились из «беспристрастных ученых в идеологов и фанатиков». «Они живут в воображаемом мире „еще одного эксперимента“. Всё это бесполезно для науки», — сокрушается он.
Впрочем, даже в те времена, когда испытания препаратов по гипотезе амилоидного каскада еще продолжались, некоторые открытия ставили под сомнение ее саму. Так, с помощью нейровизуализации были подтверждены результаты, полученные ранее на вскрытиях, — некоторые пациенты, у которых на момент смерти имелось большое количество амилоидных бляшек в тканях мозга, никогда не страдали деменцией или другими когнитивными расстройствами.
Эти неудачи также придают значимости «анатомическому несоответствию», отмеченному Алоисом Альцгеймером более ста лет назад. В двух областях мозга, где начинается нейронная патология болезни — гиппокампе и близлежащей энторинальной коре — обычно наблюдается наименьшее скопление амилоидных бляшек. Вместо этого амилоидные бляшки сначала откладываются в лобной коре, которая участвует на более поздних стадиях болезни и не демонстрирует гибели большого количества клеток, отмечает Смолл. Между первыми отложениями бета-амилоида или тау-белка и нейронной смертью с последующим когнитивным спадом могут пройти десятилетия, что ставит вопрос о наличии причинно-следственной связи между ними.
В июле 2022 года гипотеза вновь попала под удар, когда в журнале Science вышла сенсационная статья о том, что данные влиятельного исследования Nature 2006 года о связи между амилоидными бляшками и когнитивными симптомами болезни Альцгеймера могли быть сфабрикованы. Выводы той работы в свое время убедили исследователей в истинности амилоидной теории. По словам Патиры, после разоблачения многие из них поставили на ней «жирный крест».

Эйзен признает, что наука должна поощрять ученых применять разные подходы. «Но, разумеется, в академической медицине, как и в коммерческой науке, от результата зависит очень многое, — добавляет он. — Ответ определяет будущее карьеры».
На амилоидную гипотезу действительно возлагались большие надежды. В среднем на разработку одного лекарства от болезни Альцгеймера уходит более десяти лет и 5,7 миллиарда долларов. «Фармацевтические компании не стесняются напоминать о том, сколько денег они вложили», — добавляет Никсон.
Возможно, ввиду таких серьезных обязательств и прикованного к гипотезе внимания общественности, на некоторых исследователей оказывалось давление в пользу принятия амилоидной гипотезы даже после череды очевидных неудач.
Когда Травальини учился на первом курсе магистратуры в Стэнфордском университете в 2015 году, его заинтересовало исследование Альцгеймера в качестве темы для диссертации. Такой выбор казался вполне естественным: эту болезнь диагностировали его бабушке, и он уже провел много часов за книгами по медицине в поисках информации, которая могла ей помочь. Он обратился за советом к двум преподавателям клеточной биологии.
«Они твердили: „Возьми другую тему для проекта“», — рассказывает Травальини. Профессора уверяли его, что проблема Альцгеймера практически решена. «Скорее всего, это амилоид, — вспоминает он их слова. — В ближайшие два-три года появятся действенные антиамилоидные препараты. Вот увидишь».
Когда Травальини обратился к третьему преподавателю, тот тоже посоветовал ему держаться подальше от темы Альцгеймера, но не потому, что она почти разгадана, а потому что «слишком сложна». «Займись лучше болезнью Паркинсона, — предложил профессор. — Ученым известно о ней гораздо больше, что в разы облегчит задачу».
Травальини отложил свои планы по работе над болезнью Альцгеймера, защитив диссертацию по топографии легких.
Исследователи, изучавшие болезнь Альцгеймера с иных точек зрения, напротив, столкнулись с большим сопротивлением. Многие, по словам Смолла, оказались «под гнетом приверженности амилоиду». Ученые не получали субсидий и грантов и просто не знали, как заниматься разработкой действительно волнующих их теорий.
«Такие попытки создать новую историю огорчали», — рассказывает Уивер. То была «непростая борьба» за финансирование его работы.
Когда Джордж Перри, доктор Техасского университета в Сан-Антонио, выдвинул теорию нейронного происхождения амилоида, «ее все отвергли». «Я прекратил работу, так как не смог добиться финансовой поддержки»,— делится он.

Внеклеточные амилоидные бляшки (темные волокна) в тканях мозга являются отличительным признаком болезни Альцгеймера. Научный журнал Nephron
«Нет никакого великого заговора или чего-то подобного», запрещающего альтернативные подходы, — утверждает Рик Ливси, преподаватель биологии стволовых клеток в Университетском колледже Лондона. Но он также отмечает, что «существуют некоторые проблемы, связанные с инновациями в исследованиях деменции».
В 2016 году Кристиан Бел, профессор биохимии в Университетском медицинском центре Майнцского университета имени Иоганна Гутенберга в Германии, предпринял смелый шаг и организовал встречу под названием «После бета-амилоида» — бессрочное обсуждение новых идей о причинах болезни Альцгеймера. «Лично я получил немало критики от разных коллег из амилоидных областей, которым эта идея не понравилась», — признался он.
Часть 8. Увеличенные эндосомы
Несмотря на все препятствия, некоторые исследования, не связанные с амилоидным каскадом, достигли значительного прогресса в начале 2000-х годов. В частности, одно важное открытие, сделанное на рубеже тысячелетий, оживило интерес к лизосомальному объяснению причин заболевания.
Энн Катальдо, научный сотрудник в лаборатории Никсона, изучала свойства особых органелл — эндосом — в мозге, пожертвованном Гарвардом. Эндосомы — это высокодинамичная сеть везикул под клеточной мембраной, способствующая работе лизосом. Их задача — принимать белки и другие материалы вне клетки, сортировать их и отправлять туда, где они нужны — в частности, в лизосомы для аутофагии. (Представьте, что эндосомы это клеточная версия DHL, — объясняет Янг.)
Катальдо заметила, что эндосомы нейронов в мозге пациентов с болезнью Альцгеймера имеют аномально большие размеры, будто с трудом справляются с обработкой собранных белков. Если молекулы, предназначенные для уничтожения, не маркируются, не перерабатываются или от них не избавляются должным образом, то нарушение эндосомно-лизосомного пути может вызвать ряд проблем как внутри, так и снаружи клеток. (Представьте себе неотсортированные, недоставленные посылки, скопившиеся в парке грузовиков DHL.)
Можно было бы предположить, что увеличение размера эндосом — просто следствие нарастающей патологии мозга, если бы не два важных момента. Во-первых, увеличения не наблюдается в мозге людей с другими нейродегенеративными заболеваниями. И второе — оно начинается еще до отложения амилоидных бляшек.
«Это открытие стало ключевым моментом», — заявляет Никсон.
Более того, Катальдо объяснила, что эндосомы были увеличены у людей, которые не имели симптомов Альцгеймера, но являлись носителями мутации APOE4, влияющей на обработку организмом холестерина. APOE4 — главный генетический фактор риска развития Альцгеймера с поздним началом. (Именно об этой мутации недавно узнал актер Крис Хемсворт, известный по роли супергероя Тора.) У людей, имеющих одну копию APOE4, риск развития болезни Альцгеймера повышен в два-три раза. У людей, как Хемсворт, имеющих две копии, риск повышен в восемь-двенадцать раз.
Катальдо, Никсон и их коллеги опубликовали свои открытия в 2000 году. С тех пор были получены данные, подтверждающие нарушения в работе лизосом при различных заболеваниях — от нейродегенеративных до «лизосомных болезней накопления», — при которых токсичные молекулы накапливаются в лизосомах вместо того, чтобы распадаться. Также было обнаружено, что процесс расщепления APP для образования бета-амилоида в нейронах происходит внутри их эндосом. Исследования показали, что в стареющих клетках эндосомно-лизосомная система работает некорректно — что сделало эти органеллы важной темой для исследований долголетия.

Никсон подозревает, что эндосомно-лизосомный путь, амилоидный каскад, нейровоспаление и другие процессы способствуют развитию болезни Альцгеймера как элементы модели болезни, которую он иногда называет «слоном». Карен Диас для Quanta Magazine
Катальдо умерла в 2009 году, и работа над эндосомами в лаборатории Никсона застопорилась. Однако в то время над этой темой вовсю трудились Смолл и его команда. В 2005 году они обнаружили доказательства того, что при болезни Альцгеймера в некоторых эндосомах могут наблюдаться сбои в работе комплекса белков, известного как ретромер, провоцирующие эндосомные «пробки» и, как следствие, накопление амилоида в нейронах.
Часть 9. Сила убеждения генетики
Подобно тому, как генетические эксперименты, проведенные Харди и другими учеными, помогли в свое время выдвинуть гипотезу амилоидного каскада на первый план, за последние 15 лет исследование генов продвинуло и ряд альтернативных гипотез. «Генетика — это определенно главный инструмент к пониманию происходящего», — утверждает Ливси.
Начиная с 2007 года, масштабные статистические исследования генома выявили десятки новых генетических факторов риска болезни Альцгеймера. Эти гены, в целом, гораздо слабее по своему воздействию, чем APOE4, но все они увеличивают вероятность развития заболевания и, кроме того, напрямую связывают его поздние формы с многочисленными биохимическими путями в клетках, включая иммунную систему, метаболизм холестерина и эндосомно-лизосомную систему. Многие из этих генов к тому же при Альцгеймере активизируются первыми. Сделанные открытия убедили общественность в важности поиска альтернатив.
Эндосомно-лизосомная гипотеза становилась не только более точной, но и более важной частью разгадки болезни Альцгеймера.
Сторонники гипотезы амилоидного каскада, однако, по-прежнему считают, что генетика на их стороне. В настоящее время известны только три гена, которые непосредственно вызывают болезнь Альцгеймера, а не просто повышают риск ее развития, — это белки APP (проклятие семьи Дженнингс), пресенилин один и пресенилин два. И мутации в каждом из них вызывают скопления амилоида.
Но исследования также предполагают, что действие этих факторов шире, чем описывает амилоидная гипотеза. Например, в 2010 году Никсон и его команда сообщили, что мутации в пресенилине 1 нарушают функцию лизосом. Данные, помимо прочего, свидетельствуют о том, что все три причинных гена ответственны за увеличение эндосом.
Споры о значении полученных результатов продолжаются. Однако многие исследователи в данной области чувствуют, как та смещается в сторону признания, что не один только амилоид имеет значение. «Теперь [на борту] достаточно пассажиров, и я думаю, что новое послание будет звучать так: „Делайте то, что считаете правильным“», — комментирует Никсон.
Часть 10. Цветы деменции
На столе Никсона копия июньского выпуска Nature Neuroscience, а рядом кружка с принтом обложки — подарок ведущего автора исследования.
Главная статья выпуска — та, где Никсон и его команда представили одно из сильнейших доказательств того, что простая версия амилоидной гипотезы неверна и что куда более глубинные процессы в нейронах вызывают сбой. Если результаты опытов на мышах и нескольких тканях человека подтвердятся в последующих исследованиях, это может кардинально изменить понимание происхождения болезни Альцгеймера.
Используя новый зонд, ученые флуоресцентно пометили лизосомы, участвующие в аутофагии у мышей с генетической формой Альцгеймера. Зонд позволил исследователям наблюдать за развитием болезни у живых мышей под огромным конфокальным микроскопом. Первая из полученных микрофотографий стала «самым впечатляющим снимком в нашей коллекции, — заявляет Никсон. — Я не видел ничего подобного раньше». На фото были изображены мозговые структуры, похожие на цветы.
Эти «цветы» оказались нейронами с токсичными скоплениями белков и молекул. Участники команды провели голосование, в результате которого было решено назвать эти нейроны PANTHOS, от древнегреческого ánthos (переводится как «цветок») с добавлением буквы «p» от английского poison, означающего «яд».

Никсон и его команда обнаружили, что дисфункция лизосом может привести к разрастанию нездоровых нейронов в структуры, которые они назвали PANTHOS. На микрофотографиях нейроны PANTHOS удивительно похожи на цветы, но это умирающие клетки мозга. Джу-Хьюн Ли
В ходе дальнейшей работы выяснилось, что нейроны PANTHOS — это продукт неправильной аутофагии. Обычно при аутофагии высококислотные лизосомы, несущие пищеварительные ферменты, сливаются с несущими отходы везикулами. В результате слияния образуется аутолизосома — структура, в которой отходы перевариваются и затем возвращаются в клетку. Однако известно, что аутолизосомы мышей с болезнью Альцгеймера разбухают, накапливая бета-амилоид и другие отработанные белки. Лизосомам и аутолизосомам не достает кислотности, чтобы переварить отходы.
Нейроны в таком случае продолжают создавать всё больше и больше аутолизосом, каждая из которых увеличивается в размерах. После чего они проникают в клеточную мембрану, выталкивая ее части наружу и образуя «лепестки» цветочных форм, которые обнаружил Никсон. Разросшиеся аутолизосомы также скапливаются в центре нейрона, сливаясь с находящимися там органеллами и образуя скопления амилоидных нитей, уже похожие на бляшки.
В конечном итоге аутолизосомы разрываются и высвобождают токсичные ферменты, повреждая и медленно убивая клетку. Затем содержимое мертвой клетки попадает в окружающее пространство и отравляет близлежащие клетки, которые, в свою очередь, тоже превращаются в нейроны PANTHOS. Клетки микроглии, являющиеся частью иммунной системы мозга, активизируются для устранения беспорядка, повреждая вместе с тем находящиеся рядом нейроны.
Никсон с коллегами поняли и другое: при использовании традиционных методов окрашивания и визуализации, белки, накапливающиеся в аутолизосомах нейронов PANTHOS, будут выглядеть точно так же, как классические амилоидные бляшки вне клеток. Внеклеточные амилоидные бляшки не убивают клетки, потому что клетки к тому времени уже мертвы.
Открытие предполагает, что антиамилоидная терапия бесполезна. «Это как пытаться вылечить мертвеца, — уверяет Никсон. — Удалить бляшки — всё равно что снять надгробную плиту».
Поскольку первоначальные результаты были получены из опыта на мышах, команда стала искать похожие нейроны PANTHOS в человеческих образцах. Зная, что именно нужно искать, они легко справились с задачей. Сидя за пультом конфокального микроскопа, заполнявшего собой половину темной и пыльной комнаты в лаборатории Никсона, ученый Филипп Ставридес переключал поле фокуса вверх и вниз на одном из образцов человеческого мозга, пораженного болезнью Альцгеймера. Яркие всплески зеленых, красных и синих ядовитых «цветов» заполнили экран микроскопа.
Когда нарушен процесс аутофагии
Согласно одной из теорий, Альцгеймер возникает вследствие нарушения переработки клеточных отходов в нейронах.
Внутри нейрона
1. Слабокислотные лизосомы производят аутолизосомы, не способные уничтожать шлаки.
2. Аутолизосомы накапливают отходы клетки и растут в количестве.
3. Переполненные аутолизосомы вырываются из клеточной мембраны. Возле ядра они создают плотную основу из нитей бета-амилоида.
4. Аутолизосомы взрываются, высвобождая токсины, которые убивают нейрон.
Вне нейрона:
5. Клеточная мембрана разрывается, пропуская токсины в межнейронное пространство.
6. Микроглия, иммунная система клеток мозга, активируется, чтобы очистить мусор.
7. Токсины, отходы и микроглия разрушают ближайшие нейроны, приближая дисфункцию последних.
8. Остатки мертвых нейронов образуют скопления, похожие на амилоидные бляшки.
«Работа в самом деле вышла интересной и еще на шаг приблизила нас к разгадке болезни», — резюмирует Шарлотта Тойниссен, преподаватель нейрохимии в Медицинских центрах Амстердамского университета. Ученая объясняет, что понимание механизмов ранних нарушений при болезни Альцгеймера может помочь не только в разработке лекарств, но и в определении биомаркеров. «Исключительная работа», — добавляет Перри.
Давно идут споры о том, какая форма амилоида наиболее токсична и в какой области наносимый ущерб максимален. Теперь имеется достаточно доказательств, что внутриклеточный амилоид играет важную роль в развитии болезни, — заключает Эйзен. По словам ученого, на сегодняшний день наибольший интерес представляет то, насколько часто и широко эти аномалии проявляются в мозге при болезни Альцгеймера. Что касается лекарственной терапии, то, по его мнению, теперь «как никогда важно продолжать поиск малых молекул, способных проникать в клетку и фактически ингибировать ферменты, генерирующие бета-амилоид».
С момента публикации статьи, посвященной PANTHOS, Никсону и его команде, возможно, удалось обнаружить ответ, почему лизосомы пациентов с болезнью Альцгеймера не окисляются должным образом. Когда APP переваривается в эндосоме, одним из побочных продуктов является бета-амилоид, а другим — белок под названием бета-CTF. Слишком большое количество этого белка подавляет систему закисления лизосом. При разработке лекарств бета-CTF может стать еще одной важной потенциальной мишенью, не замечавшейся ранее, — заключает Никсон.
Часть 11. Все части «слона»
Через неделю после публикации статьи о нейронах PANTHOS Никсон и несколько других исследователей были отмечены Премией Оскара Фишера — наградой, присуждаемой Техасским университетом в Сан-Антонио за новаторские идеи в сфере изучения болезни Альцгеймера.
Изначально награда предназначалась тому, кто смог бы представить наиболее исчерпывающее объяснение причин заболевания. Но основателям пришлось разделить приз в силу «невозможности охватить разом все аспекты столь сложной болезни».
Никсон был номинирован на премию за описание проблем, связанных со способностью эндосом переносить белки, а лизосом — очищать их. Другие лауреаты были отмечены за исследования нарушений холестеринового обмена, митохондрий, нейронных стволовых клеток и нейронной идентичности.
Понимание последовательности событий при развитии болезни довольно размыто: ученые до сих пор спорят, какие процессы первичны. Но, вероятно, все неисправности биохимических путей в клетках являются тесно связанными кусочками одной большой головоломки.
«Я считаю, что все они могут быть объединены в одно целое, которое я называю „слоном“», — объясняет Никсон. Дисфункция лизосом или эндосом, к примеру, может влиять на другие пути, провоцируя сбои в работе как отдельных клеток, так и всего мозга. А если все нарушения взаимосвязаны, то, возможно, уникального триггера болезни Альцгеймера не существует.
Другие исследователи тоже постепенно начинают рассматривать болезнь Альцгеймера не как отдельное расстройство, а скорее как совокупность связанных между собой дисфункций. Если это так, лечение, направленное только на один белок в этом каскаде, например, амилоид, может и не иметь большого терапевтического эффекта. Однако совокупность лекарств — скажем, одно из которых направлено на «ноги» «слона», другое — на «хвост», еще одно — на «хобот» — вполне может сбить гиганта с ног.

Никсон надеется обнаружить отличные от амилоида белки, также играющие существенную роль в возникновении эндосомно-лизосомной дисфункции. Фото: Карен Диас для Quanta Magazine
И все-таки слишком многие настаивают на дебатах в ключе «или — или», поясняет Никсон. Критики упрекают исследователя за веру в важность эндосомно-лизосомного механизма, видя в этом попытку нивелировать значимость бета-амилоида. «Как будто нельзя совместить две хорошие идеи», — сетует тот.
В случае с болезнью Альцгеймера бета-амилоид, возможно, играет роль убийцы, пока широкий круг других токсичных белков не менее активно участвует в уничтожении клетки, рассуждает ученый. Бета-амилоид, по словам Никсона, можно уподобить банановой кожуре в корзине для мусора, «среди которого есть масса более страшных вещей».
Смолл соглашается с целесообразностью слияния эндосомно-лизосомной гипотезы, гипотез нейровоспаления и амилоидного каскада в одну большую теорию. Останется только «обрезать всё лишнее бритвой Оккама», говорит он.
Последствия принятия более широкого подхода к проблеме могут выйти далеко за пределы области исследований Альцгеймера. Полученные учеными ключи к разгадке причин заболевания могут помочь нам лучше понять другие нейродегенеративные расстройства — такие как болезнь Паркинсона или боковой амиотрофический склероз (БАС, или болезнь Лу Герига) — и даже процессы старения. Впрочем, может случиться и противоположным образом: Уивер часто изучает литературу, посвященную БАС и Паркинсону в надежде, что высказанные в ней идеи смогут однажды «перекочевать в наш мир».
Часть 12. Новые лекарства, новые теории
Энтузиазм в отношении отличных от гипотезы амилоидного каскада объяснений не означает, что люди потеряли интерес к проходящим испытания антиамилоидным препаратам. Эйзен и многие другие исследователи не теряют оптимизма, надеясь, что им удастся развить умеренный успех леканемаба. Даже если лекарства устраняют лишь часть проблем при болезни Альцгеймера, любое улучшение может оказаться спасательным кругом для пациента.
«Больным нужно хоть что-то», — поясняет Уивер. «И я искренне надеюсь, что одна из наших идей окажется правильной».

Пурпурные структуры на этой микрофотографии очерчивают лизосомы внутри микроглиальной клетки — части имунной системы мозга. Зеленый цвет внутри лизосом — материал из синапсов, которые поглотила клетка в процессе очищения поврежденных нейронов. Хавьер Руэда-Карраско/Лаборатория Сойон Хон/UK DRI at UCL
После стольких лет неудач в разработках лекарства достигнутые леканемабом результаты были с воодушевлением встречены Харди. Ученый прилетел из Лондона в Сан-Франциско, чтобы лично присутствовать на презентации итогов клинических испытаний в рамках ноябрьской конференции по болезни Альцгеймера. Конечно, он мог посмотреть доклад онлайн, находясь дома, однако ему было важно почувствовать себя частью происходящего и «узнать, что думают об этом люди».
Хотя Харди стоял у истоков гипотезы амилоидного каскада и до сих пор верит в нее, он всегда был открыт новым идеям.
В 2013 году Харди и его команда обнаружили, что мутации в гене, отвечающем за иммунную систему, увеличивают риск развития позднего Альцгеймера. С тех пор в своих исследованиях он переключился на изучение микроглии. По мнению Харди, амилоидные отложения могут напрямую провоцировать работу микроглии, вызывая воспаление.
Многие исследователи воспринимают иммунную систему как заманчиво гибкое объяснение причин возникновения Альцгеймера, совместимое как с гипотезой амилоидного каскада, так и с другими идеями. В опубликованном в июле 2020 года материале для журнала The Lancet перечислялись многочисленные факторы риска развития деменции — от загрязнения воздуха и многократных травм головы до систематических инфекционных заболеваний. «И этот список продолжается в том же духе, — отмечает Уивер. — Догадки самые разные».
Единственное, что связывает перечисленные факторы, — иммунная система. Если вы ударяетесь головой и повреждаете ткани, именно иммунная система займется устранением последствий для вашего организма; если вы подхватили какой-нибудь вирус, с ним будет сражаться именно ваша иммунная система; при загрязнении воздуха иммунная система активизируется и запускает воспалительный процесс. Как показали исследования, даже социальная изоляция может повлечь за собой воспаление мозга, а депрессия, по словам Уивера, является известным фактором риска в развитии деменции.
Иммунная система также тесно связана с системой лизосом. «То, насколько успешно лизосомный путь клетки осуществляет усвоение, расщепление или переработку белков, имеет решающее значение для того, каков будет нейроимунный ответ», — объясняет Янг.
Однако эндосомно-лизосомная сеть — тоже чрезвычайно тонкая система, состоящая из огромного количества подвижных компонентов, по-разному ведущих себя в клетках разного типа. Что, по мнению Янг, делает ее еще более сложной мишенью для лекарств. Тем не менее, она надеется, что в ближайшие несколько лет мы увидим сконцентрированные на этой сети клинические испытания. Сейчас Янг, Смолл и Никсон работают над ее различными аспектами.
Часть привлекательности гипотезы амилоидного каскада обеспечивает простота предлагаемого решения. Другие версии привносят дополнительную сложность. Сложность, с которой ученые — и растущее число стартапов — теперь готовы столкнуться.
Часть 13. В ожидании перемен
Травальини вернулся к изучению Альцгеймера, заканчивая диссертацию. В октябре 2021 года он начал работу в Институте Аллена по просеву образцов мозга людей, умерших вследствие этого заболевания. Ученый и его команда готовят к изданию Сиэтлский атлас клеток болезни Альцгеймера — своего рода предметный указатель, поясняющий влияние болезни на те или иные клетки мозга. В рамках этой работы анализируются изменения в деятельности более чем ста типов клеток коры головного мозга по мере прогрессирования болезни Альцгеймера.
«Клеточная сторона заболевания настолько важна, потому что позволяет поместить всё, что мы знаем о молекулярных изменениях, в контекст клетки, где они и происходят, на самом деле», — объясняет Травальини. Если нанести амилоид или тау-белок на клетки в чаше, те начнут разрушаться и умирать. «Но пока что неясно, какие изменения происходят в клетках различного типа».
Работа ученого уже привела к ряду интересных открытий: например, что наиболее чувствительными к заболеванию являются нейроны, образующие длинные соединения в коре головного мозга — зоне, отвечающей за большую часть наших когнитивных способностей.
Травальини и его коллеги также заметили рост числа клеток — в частности, микроглии, — добавив аргумент в пользу того, что нейровоспаление находится во главе процесса. Ученые также обнаружили ряд ошибок в экспрессии генов в мозге людей с болезнью Альцгеймера — и в том числе генов, связанных с лизосомно-эндосомной сетью. Со временем данные исследования могут помочь определить точный момент, когда в тех или иных клетках что-то идет не так, что позволило бы разгадать одну из величайших загадок этой болезни.

Кайл Травальини, его брат Колин, бабушка и дедушка. Из личного архива.
Травальини старался как можно чаще навещать бабушку с дедушкой. Какое-то время назад его бабушке пришлось переехать в дом престарелых — дедушка последовал за ней. «Хотел быть рядом», — объясняет Травальини.
Бабушка и дедушка ученого не расставались с тех пор, как познакомились студентами в Филадельфии. Они поженились 60 лет назад в Японии, где мужчина проходил военную службу. Ему было нелегко наблюдать, как бабушка постепенно словно ускользает из жизни. Но недавно положение стало совсем плачевным, когда мужчине тоже поставили диагноз «деменция» — пусть и без связи с болезнью Альцгеймера. По словам Травальини, дедушка мог с любовью говорить о своей жене, а сразу после этого резко добавить, что «не испытывает к ней чувств». Родные в такие моменты старались напомнить ему, что это неправда, что это побочный эффект болезни.
Бабушка Травальини скончалась 1-го декабря в возрасте 91 года.
Ее болезнь зашла слишком далеко, чтобы она могла понимать, над чем работает ее внук. Но, по крайней мере, дедушка ученого знал, что тот трудится над проблемами деменции. «Он по-настоящему мной гордился», — добавляет Травальини.
Для таких ученых, как Травальини, большую роль играет и другого рода «семейная поддержка». Миллионы семей по всему миру добровольно помогают в тестировании новых препаратов и идей, благодаря которым мы должны научиться лучше понимать болезнь Альцгеймера — в то же время прекрасно осознавая, что исследователи вряд ли достигнут прорыва достаточно скоро, чтобы успеть им помочь.
До появления действенных методов лечения Патира продолжит помогать своим пациентам с деменцией, сопровождая их на этом пути и помогая по-новому выстраивать отношения с их семьями. Величайший страх ее подопечных — однажды не узнать своих внуков. «Об этом больно думать, — говорит Патира. — Думать о том, что это ждет твоих близких, еще больнее».
Исследования в данной области, более открытой теперь для альтернативных гипотез, продолжат развиваться — со своими взлетами и падениями. «Даже если что-то не получается, вы извлекаете уроки из неудач, — считает Патира. — Это неприятно для медицины, но продуктивно для науки».
Часть 14. «Кэрол знала, что ее ждет»
Вскоре после того, как Харди обнаружил, что за предрасположенность членов семьи Дженнингс к Альцгеймеру отвечает ген белка-предшественника бета-амилоида, Кэрол оставила работу в школе, чтобы посвятить всё свое время поддержке и продвижению исследований болезни Альцгеймера. В последующие десятилетия она тесно работала с Харди и другими учеными из Лондонского колледжа.

Кэрол и Стюарт Дженнингс, как и многие другие волонтеры, чьи семьи коснулся Альцгеймер, вносят огромный вклад в исследования. Из личного архива Стюарта Джениннгса
Бывшая учительница никогда не сдавала анализ на генетическую мутацию, из-за которой у ее отца, трех теть и дяди — пятерых из одиннадцати членов ее семьи — развился Альцгеймер. «Она не видела в этом смысла, поскольку мы всё равно ничего не смогли бы поделать, — объясняет ее муж Стюарт Дженнингс. — Она часто говорила: „Я с таким же успехом каждый день могу попасть под автобус, так зачем беспокоиться о чем-то, что произойдет только спустя 30 лет?“» Двое детей пары также не проходили никаких обследований.
В 2012 году Кэрол Дженнингс поставили тот самый диагноз. Ей было 58. Дженнингс принадлежит к очень небольшой группе людей, в случае с которыми ученые могут четко назвать причину нарушений в мозге. В случае с большинством пациентов, чье заболевание не связано со специфическим геном, ситуация намного сложнее.
«Интересно, что на первых порах болезни ей стало хуже удаваться именно то, что и раньше не особо получалось», — объясняет Стюарт. «Мы часто смеялись, что она может заблудиться даже по пути из спальни в ванну». Со временем шутка стала реальностью. Кэрол также всегда отличалась склонностью к прокрастинации — а с болезнью и вовсе делала всё буквально в последний момент.
Затем Дженнингс стала терять и те навыки, в которых была хороша, как, например, умение складывать вещи и наводить порядок. Официальный диагноз был поставлен только спустя несколько лет, однако, когда врачи назвали всё своими именами, в первые дни было очень тяжело. Стюарт описывает ситуацию так: «Кэрол знала, что ее ждет».
Поэтому она принялась давать указания. Кэрол сказала Стюарту, что после смерти ее мозг нужно пожертвовать архиву Университетского колледжа Лондона — как уже было сделано ранее с другими диагностированными членами ее семьи. Дженнингс также добавила, что муж не обязан ухаживать за ней дома, если справляться будет слишком тяжело, но должен следить за тем, чтобы она была пребывала в чистоте. Не упустила ни одной детали. «Она великолепно подошла к ситуации. Предусмотрела абсолютно все. Я, на самом деле, просто помогал ей чем мог», — поделился Стюарт.
Ему удалось сделать так, чтобы Кэрол смогла остаться дома — и ученые из Университетского колледжа продолжают следить за семьей Дженнингсов. Сын Кэрол и Стюарта Джон теперь тесно сотрудничает с ними.
Во время созвона в Zoom Стюарт периодически поглаживал Кэрол по голове — та лежала с простудой. Из-за Альцгеймера она не может встать с постели и практически не разговаривает, не считая односложных ответов на некоторые вопросы. Во время разговора она то погружалась в дремоту, то просыпалась, но, когда она следила за ходом интервью, то не казалась безучастной.
Возможно, в эти моменты какая-то часть ее возвращалась на сцену, откуда Кэрол читала лекции о болезни Альцгеймера, с легкостью подбирая слова, вдохновляя и восхищая свою аудиторию. В своих выступлениях она всегда подчеркивала, что «речь идет о семьях, а не о пробирках или лабораториях». Стюарт считает, «это мощное заявление для представителей фармацевтических компаний».
Кэрол не беспокоило, что изменить ход ее болезни с помощью прорывных лекарств так и не удалось — это пустяк. «Будущее наших детей и новых поколений — вот что всегда стояло для нее на первом месте».
По материалам Quanta Magazine
Автор: Ясмин Саплакоглу
Заглавная иллюстрация: Harol Bustos for Quanta Magazine
Переводили: Елизавета Яковлева, Екатерина Кузнецова, Эвелина Пак, Софья Фальковская
Редактировала: Валерия Зитева
Научный редактор: Полина Безрукавая









Комментарии
Отправить комментарий