Поподробнее про флюс
Пишет Ярослав Ангелов, главврач зубной клиники: Если вы думаете, что кариес опасен лишь некрасивой улыбкой и неприятным запахом изо рта, то глубоко ошибаетесь. Встречайте: флюс! Стоматологи немного вздрагивают от этой терминологии, но чаще всего под этим названием пациенты имеют в виду совершенно разные вещи.
Вот две основные:
- Острый периостит — воспаление надкостницы. Пациент при этом приходит с сильно асимметричным лицом из-за мощного коллатерального отёка.
- Хронический периодонтит со свищевым ходом, из которого что-то течёт. Посмотрите, пожалуйста, доктор! Там ещё рядом просто так обломанные корни зуба торчат, но они не беспокоят, их можно не трогать.
Я правда не люблю это слово, так как пациенты под ним имеют в виду всегда что-то своё и нередко странное. Поэтому сегодня я буду говорить именно про то, что делать, если вы вдруг заметили, что из странного отверстия в десне течёт непонятный мутный экссудат.
КТ с одонтогенным гайморитом
Хронический периодонтит со свищевым ходом возникает, если запустить кариес и его осложнения или пародонтит, но может также появиться вследствие некачественного лечения, травмы зуба или десны.
Практически всегда это заболевание инфекционной природы, сопровождающееся возникновением около верхушки корня гнойно-воспалительного процесса. Заболеваемость этой болячкой носит массовый характер, в частности, она наблюдается у 60% взрослого населения.
Сегодня я подробно расскажу, какую роль в его возникновении играют патогенные организмы и собственная иммунная система человека, какие формы принимает патология, чем опасны её осложнения и как она лечится. А также о том, что нужно сделать, чтобы с этой болезнью не столкнуться вовсе.
Как работает иммунная система, и почему макрофаги в процессе атаки разваливают свои собственные ткани
Периодонтит начинается с воспаления, а точнее — с инфекционно-воспалительного процесса.
То есть первопричиной всего этого кошмара становится инфекция, которая запускает воспалительную реакцию. Вообще любое воспаление — это защитный механизм, срабатывающий при вторжении в организм инородных объектов (например, бактерий или вирусов), потенциально способных нанести вред. Механизм на самом деле сложный, в котором участвует несколько типов специализированных и не очень клеток иммунной системы. Если упрощённо, то периодонтит возникает следующим образом:
- В сложной системе корневых каналов заводятся патогенные микроорганизмы, которые с помощью адгезирующих молекул закрепляются внутри зуба и проникают вглубь тканей, а также выделяют разрушающие их ферменты. Большинство (70–80%) этих бактерий — облигатные и факультативные анаэробы, потому что в глубине зубного корня мало кислорода.
- Организм реагирует на выделяемые патогенными микробами токсины и запускает сложный механизм иммунной реакции, важную роль в которой играют цитокины — информационные белковые молекулы, курсирующие между клетками, этакие «молекулярные гонцы». В данном случае они несут плохую весть о том, что на организм (в данном случае на зуб) напали чужеродные микроорганизмы.
- Под воздействием цитокинов в поражённую область начинают мигрировать и активироваться там клетки иммунной системы: макрофаги, лейкоциты, нейтрофилы, тучные клетки и т. д. Часть из них (например, нейтрофилы) живёт недолго и при взаимодействии с воспалёнными тканями и патогенными микробами гибнет, высвобождая вещества, разрушающие клеточные мембраны. Другие клетки, такие, как макрофаги, активно поглощают патогенные бактерии.
- В свою очередь, патогенные микроорганизмы тоже имеют свою «систему обороны», в частности, они выделяют различные токсины и ферменты, которые разрушают иммунные и тканевые клетки, ингибируют продукцию коллагена и фиброзной ткани, повышают токсичность макрофагов и т. д.
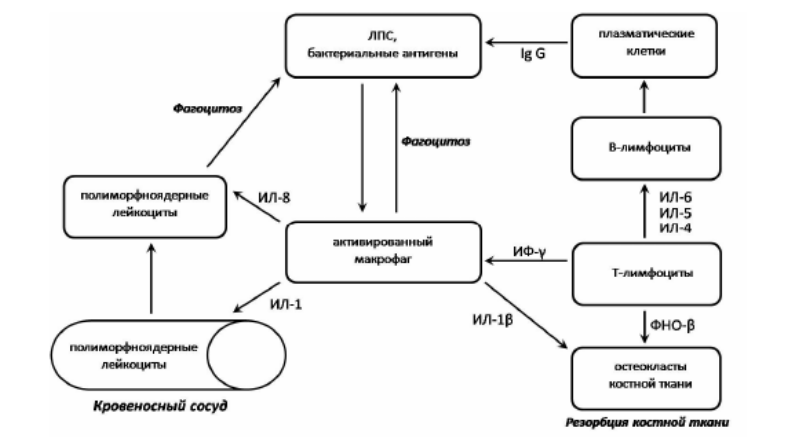
Защитная функция лейкоцитов и макрофагов в воспалённых тканях при периодонтите
Проблема защитной системы организма в том, что она часто выходит из-под контроля.
Патогенные микроорганизмы, иммунные клетки стараются перебороть друг друга, запуская каскадную реакцию. В результате этого клетки, которые должны защищать ткани организма от патогенов, начинают разрушать их самих. Так в инфекционно-воспалительном очаге появляется гной, который состоит из погибших клеток, патогенов и продуктов их жизнедеятельности, остатков распавшихся тканей. Именно он формирует абсцесс, который затем либо развивается дальше вглубь тканей, либо находит выход наружу через свищ.
Виды периодонтитов
Как и любое другое заболевание со сложными патогенезом и протеканием, периодонтиты трудно классифицируются. В мире существует небольшое количество признанных классификаций форм этой патологии, одна из них — международная, представленная ВОЗ в МКБ-10 и используемая в работе стоматологов с 1999 года. Основные две формы периодонтита по скорости протекания:
- Острый. Отличается быстрым развитием, буквально в течение двух-трёх суток. Больной зуб становится подвижным, появляется ощущение, будто он немного подрос, опухает десна. Патология сопровождается сильной болью, которая наблюдается без нагрузки на зуб и существенно усиливается при оказании на него давления. Острый периодонтит сложно заметить на рентгеновском снимке, так как костная ткань ещё не разрушена. Но можно заметить увеличение периодонтальной щели между корнем зуба и окружающими тканями.
- Хронический. Вялотекущая форма патологии без выраженных симптомов. Хронический периодонтит может возникнуть при кариесе или развиться под неправильно установленной коронкой либо пломбой. Визуально его трудно диагностировать, но данная форма «светится» на рентгеновских снимках за счёт обширных деструктивных изменений в окружающей костной ткани. Из-за сильного её разрушения гной может прорваться из очага воспаления в виде свища. В стадии обострения хронический периодонтит сопровождается выраженной болью и подвижностью поражённого зуба.
В свою очередь, хронический периодонтит также подразделяется на несколько подтипов в зависимости от степени и характера поражения периодонтальной ткани:
- Стабилизированный (фиброзный). На рентгеновских снимках проявляется расширенной периодонтальной щелью — следствием замещения воспалённых тканей периодонта соединительной (фиброзной). Из-за того, что у верхушки корня зуба воспаление и деструкция окружающих тканей незначительные, данная форма легче поддаётся лечению.
- Активный (деструктивный). В эту категорию входят гранулирующий и гранулематозный периодонтиты. Оба они характеризуются обширным поражением костной ткани и её замещением воспалительной — гранулами или гноем. Однозначной разницы между гранулирующей и гранулематозной формами нет, но на рентгеновских снимках они отличаются. Гранулирующая форма характеризуется отсутствием чётких границ поражения и диффузией в окружающие ткани, а гранулематозная — чётко очерченным патологическим очагом (капсулой, или гранулёмой).

Разновидности хронического периодонтита: а) гранулирующий, б) гранулематозный, в) фиброзный
Стоит отметить, что деление хронического периодонтита на гранулирующий и гранулематозный многими стоматологами ставится под сомнение. Дело в том, что по своей сути это две стадии одного и того же патологического процесса. Когда резистентность организма снижена, грануляционная ткань развивается и активно проникает в костную. А при повышении резистентности иммунная система блокирует патологический процесс в капсуле.
Почему герметичность — это проблема
Эндодонтическое лечение — наиболее эффективный способ терапии периодонтитов и профилактики их осложнений. Оно заключается во вскрытии пульпарной полости зуба, удалении воспалённой пульпы, санации корневых каналов и последующей обтурации (пломбировании). Но здесь важно всё провести максимально аккуратно и тщательно, потому что недолеченные корневые каналы, в которых остались очаги инфекции, становятся причиной повторного воспаления. При этом герметичность, которая должна защищать зуб от повторного инфицирования, превращается в проблему. Размножающиеся под пломбой или коронкой анаэробные бактерии прекрасно себя чувствуют и продолжают провоцировать воспалительный процесс. В результате формируется гнойный абсцесс, который постепенно разрушает ткани периодонта и при отсутствии оттока через свищ или лечения способен перекинуться на кость челюсти, надкостницу и мягкие ткани лица.
Основные причины недолеченных корневых каналов:
- Сложное анатомическое строение корней, в частности, наличие дополнительных каналов, боковых ответвлений или апикальной дельты.
- Непроходимость корневых каналов, обусловленная воспалительными процессами в пульпе, кариесом, механической перегрузкой, использованием некоторых материалов (например, фосфат-цемента) при лечении зубов.
- Недостаточная активация ирригационной жидкости для санации корневых каналов: многие стоматологи до сих пор используют малоэффективный ручной метод вместо более действенных звукового и ультразвукового.
С другой стороны, сам периодонтит становится причиной того, что качественная обтурация зуба после лечения корневых каналов становится невозможной из-за сильного разрушения коронковой части. В таких ситуациях под негерметичную пломбу быстро проникают патогенные микроорганизмы, что приводит к повторному воспалению. В таком случае единственным надёжным методом лечения будет удаление поражённого зуба.
Не болит? Это не повод для радости.
Периодонтиты не всегда сопровождаются выраженной болью, что создаёт у многих пациентов иллюзию если не полного излечения, то как минимум неопасной ситуации. Снижение интенсивности воспаления действительно уменьшает болевой синдром вплоть до его полного исчезновения. Но это не значит, что патологический процесс прекратился полностью или хотя бы остановился. Более того, отсутствие боли может говорить о том, что ситуация ещё тяжелее, чем вы думаете.
Если говорить проще, пока болит — значит, ткани пульпы (то есть нерв зуба) ещё живы, хотя и поражены воспалением. Конечно, в сильной зубной боли хорошего мало, и как только она появилась, нужно срочно обращаться к стоматологу за лечением, а не героически терпеть и пить таблетки. Если сделать это быстро, то ткани ещё можно спасти и восстановить функциональность зуба.
Важный момент: кариес не может сразу перетечь в периодонтит. Промежуточная стадия между ними — это пульпит, то есть воспаление нерва. Именно он дарит те самые неземные ощущения, когда больно так, что хочется лезть на стену. Особенно по ночам. Этот период, кстати, бывает весьма коротким и может уложиться всего в одну ночь. Очень легко в таких случаях решить, что помогла волшебная таблетка или настоящая мужская выдержка и к врачу идти не нужно.
Спойлер — нужно. Потому что, если больше не болит, велика вероятность того, что ткани пульпы изменились настолько, что уже ничего не ощущают. А по-человечески нерв просто умер с образованием гнойного очага или был замещён фиброзной тканью, которая ничего чувствовать не может по определению, а воспалительный процесс перешёл на периодонт, который может и не болеть.
Другой момент, который часто вводит пациентов в заблуждение, — это появление свища. Мол, раз гной вышел наружу, то всё в порядке, само заживёт, а полоскания с солью и содой — волшебное средство, которым можно победить любое воспаление. Нет, не заживёт, потому что сам инфекционно-воспалительный очаг остаётся. Наружу с гноем выходит только часть бактерий, продуктов их жизнедеятельности, распада клеток и т. д. Другая часть патогенов остаётся в очаге, провоцируя дальнейшее воспаление. Поэтому появление свища даёт только временную передышку перед следующим раундом. Если отток через свищевой ход внезапно нарушится, то внутри гнойного очага начнёт стремительно нарастать давление. Хрупкое равновесие между иммунной системой и микроорганизмами будет нарушено. И тот же самый пациент, которого не особо тревожили мелкие неприятности с гнойным отделяемым из свища, внезапно оказывается уже на хирургическом столе с обширной флегмоной лица.
Что будет, если откроется не в полости рта?
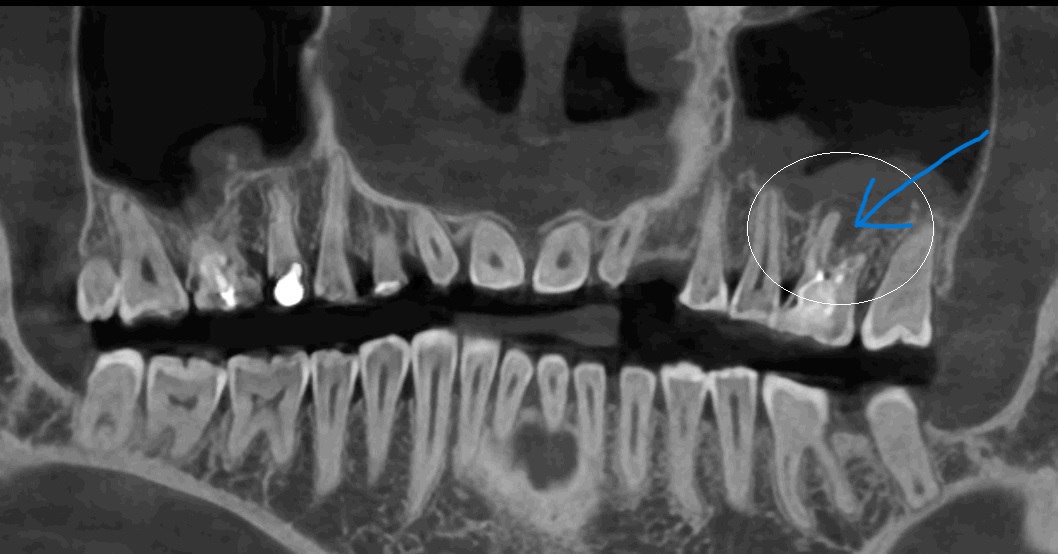
Говоря про одонтогенный свищ, чаще всего подразумевают его боковую (десневую) форму, когда гной находит наиболее короткий путь наружу, прорывая боковую поверхность альвеолярной кости и десны. Но в случае зубов, расположенных на верхней челюсти, есть другой вариант его выхода, гораздо более опасный — в носовую пазуху. Дело в том, что корни верхнечелюстных зубов расположены близко к дну синуса и отделяются от пазухи только тонкой костной перегородкой и слоем эпителия. В некоторых случаях даже их нет, и корни зуба просто выходят непосредственно в пазуху, покрытые ненадёжным эпителиальным барьером. Такое случается, например, у ретинированных верхних восьмёрок.
КТ-снимки верхнечелюстных пазух с проникающими в них корнями зубов (отмечены синими стрелками) или одонтогенной кистой (цифра 1). Цифрой 2 помечена отёкшая и гипертрофированная слизистая пазухи, контактирующая с воспалённым корнем.
Так вот, если периодонтит разовьётся у корня зуба, расположенного вблизи гайморовой пазухи, то в ней начнётся одонтогенный гайморит (синусит). Патогенетический механизм может быть:
- Контактным — когда гнойный или серозный экссудат из периодонтитного очага прорывается непосредственно в саму пазуху.
- Лимфо- и гематогенным — когда инфекция проникает в пазуху по лимфатическому и кровяному руслам соответственно.
Кроме того, вызывать воспалительный процесс в синусе могут не сами патогенные микроорганизмы из периодонтитного очага, но и сенсибилизация ими эпителия, выстилающего пазуху. Одонтогенный гайморит, как и периодонтит, опасны оба не только сами по себе, но и своими осложнениями. Первый может привести к воспалению оболочек головного мозга (менингит), скоплению гноя в тканях мозга (абсцесс) или сепсису. А второй — к обширному некрозу мягких тканей лица (флегмона) и т. д.
Как лечат периодонтит?
Если мы говорим именно о свище, то есть канале, через который гной выходит наружу, то он зарастает сам, если устранён основной очаг инфекции. А вот сам очаг устранить уже сложнее, потому что залегает он у верхушки корня зуба. В зависимости от характера заболевания лечение периодонтита бывает различным:
- Консервативным. Это совокупность методов, направленных на максимальное сохранение тканей самого зуба и периодонта. Консервативное лечение включает в себя дренаж содержимого очага воспаления с помощью модифицированной канюли или полых дренажных трубок, вакуумную аспирацию жидкости из кисты через корневые каналы, использование медикаментозных препаратов антимикробного (хлорамин, гипохлорид натрия, хлоргексидин), противовоспалительного (нестероидные и кортикостероидные, фенол, гваякол, гидроксид кальция) и антигистаминного (тавегил, супрастин) действий. Антимикробными ирригационными растворами промывают корневые каналы от остатков некрозной ткани и патогенных организмов. При этом раствор активируется механическим (наименее эффективным), звуковым или ультразвуковым (наиболее действенным) способом для более выраженного антимикробного действия.
- Хирургическим. Такое лечение применяется в том случае, если консервативная терапия не привела к полному излечению периодонтита. Оно может заключаться как в резекции верхушки воспалённого корня с последующим заполнением образовавшейся полости остеопластическими материалами, так и в полном удалении больного зуба и иссечении патологически изменённых тканей периодонта. Второй вариант применяется при обширном поражении периодонта и разрушении большей части зуба.
Кроме того, разрабатываются и другие методы лечения острого и хронического периодонтита, основанные на современных технологиях. В частности, исследуется технология использования стволовых клеток для восстановления жизнеспособной пульпы, дентина и периодонтальной ткани.
Что будет, если не лечить?
Если забить на лечение периодонтита, то ничем хорошим это не закончится. В лучшем случае инфекция уничтожит связочный аппарат и близлежащую костную ткань, что приведёт к полной потере зуба. В худшем — инфекционно-воспалительный процесс распространится дальше, а это чревато следующими осложнениями:
- Периоститом. Это воспаление надкостницы — соединительной ткани, покрывающей челюстную кость. При нём абсцесс формируется под надкостницей, что сопровождается резкой пульсирующей болью, отёчностью и покраснением мягких тканей около инфекционного очага, подвижностью зуба, изменением (припухлостью) лица со стороны гнойного очага. При отсутствии лечения воспалительный процесс распространяется на челюстную кость, приводя к её некрозу (остеомиелиту).
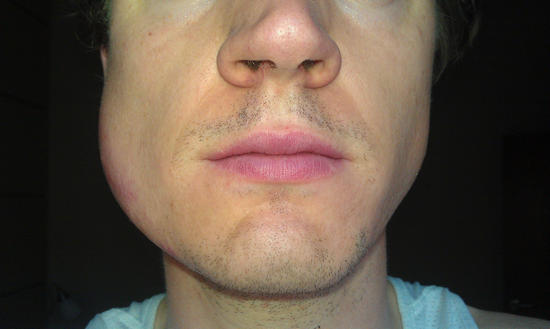
- Флегмоной. Это разлитое (без чётких границ) гнойно-некротическое поражение мягких тканей лица и головы. Возникает, когда абсцесс из периодонта распространяется на подкожную клетчатку. В зависимости от расположения очага воспаления флегмона может поражать ткани нижней и верхней челюстей, шеи, носовых пазух, щёк, распространяться на орбиту глаза и т. д. Патология сопровождается интоксикацией, резким ухудшением общего состояния, болезненностью и отёчностью тканей, затруднённым движением челюстей, гнойными выделениями. При отсутствии срочного лечения быстро развиваются сепсис и интоксикация, которые приводят к летальному исходу.
Пациент с флегмоной
Кроме того, миграция патогенных микроорганизмов из периодонтитного очага может привести к инфекционному поражению органов средостения (сердца, крупных артерий), дыхательных путей, центральной нервной системы и другим общесоматическим патологиям.
Профилактика
Лучший способ вылечить периодонтит (да и вообще любую патологию) — просто не доводить зуб до такого состояния. И добиться этого совсем несложно, достаточно проводить профилактику, включающую в себя:
- Ежедневную самостоятельную чистку зубов и ротовой полости: о том, как это делать и какие средства использовать, мы рассказывали в отдельной статье.
- Регулярную (раз в три-четыре месяца) профессиональную гигиену полости рта у стоматолога для удаления зубного налёта — одной из причин появления кариеса и пародонтита.
- При наличии пульпита или собственно периодонтита — срочную диагностику и лечение в стоматологической клинике.
Лучше лечить зубы сразу на начальном этапе заболевания, когда инфекционный процесс ещё не затронул обширной области. К тому же есть возможность сохранить зуб или хотя бы восстановить его. В любом случае это проще и дешевле, чем устранять последствия запущенного периодонтита и устанавливать (если будет во что) дентальный протез.









Комментарии
Отправить комментарий